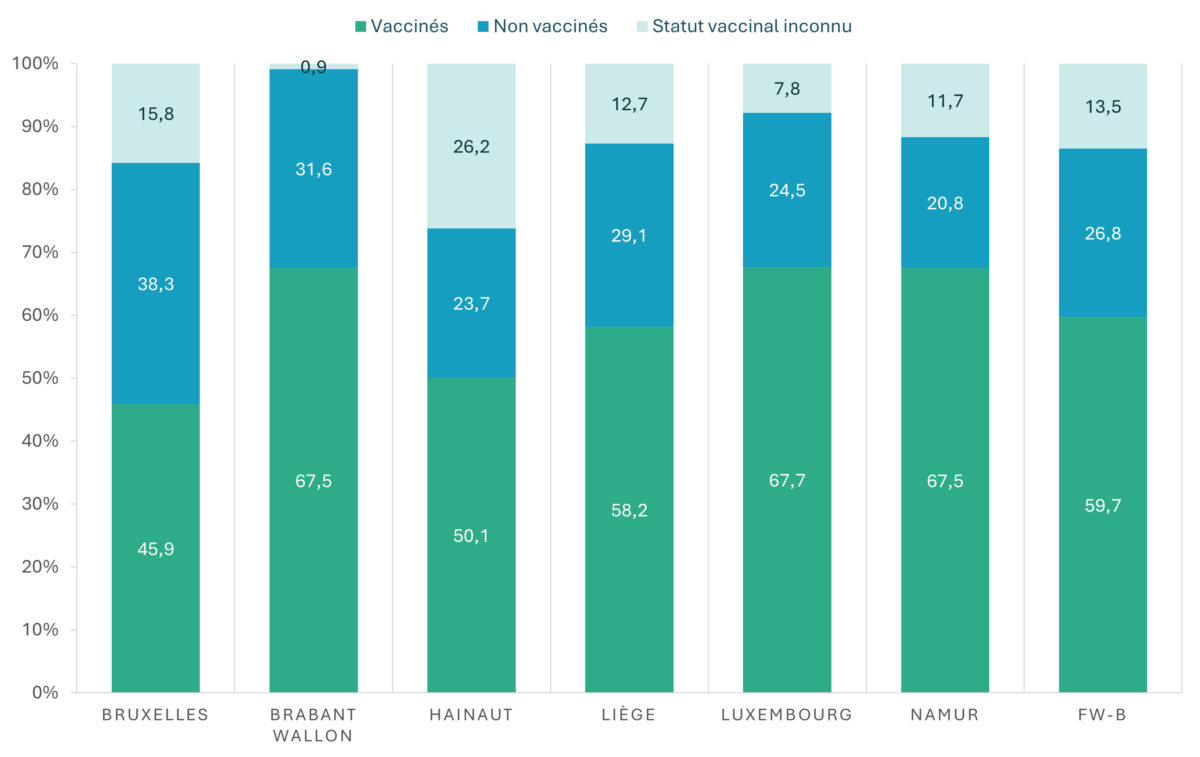
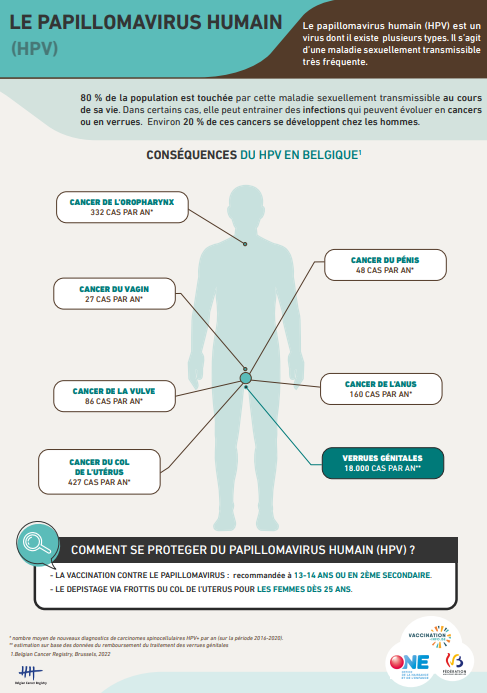
HPV
Le papillomavirus humain, souvent appelé HPV, est un virus à ADN de la famille Papillomaviridae. Il existe plus d’une centaine de types de HPV à potentiel cancérigène élevé (HPV16,18, 31, 35, 45, 51, 52, 58, etc.) et d’autres à potentiel cancérigène faible (HPV6 et 11).
L’infection génitale à HPV est l’une des maladies infectieuses sexuellement transmissibles les plus fréquentes. Plus de 80% des personnes sexuellement actives seront infectées au moins une fois dans leur vie. Le virus HPV se transmet par contact avec une muqueuse infectée. Il s’acquiert le plus souvent dès les premières relations sexuelles ou des caresses intimes. Les préservatifs protègent que partiellement contre l’infection. Dans la plupart des cas, ces infections guérissent spontanément en 6 à 18 mois, et ce sans aucune lésion. Dans 5 à 10% des cas, l’infection persiste et peut entraîner des verrues génitales (condylomes) ou des lésions précancéreuses et cancers au niveau des organes génitaux, de l’anus, de la bouche et de la gorge. En absence de traitement ces lésions peuvent progresser vers un carcinome invasif.
Nous savons que le papillomavirus humain (HPV) peut être détecté dans presque tous les cas (99,7%) de cancer du col de l’utérus. Il constitue une cause nécessaire mais pas suffisante pour le développement d’un cancer du col utérin. D’autres cofacteurs (viraux, hôte et environnemental) vont contribuer à la progression de l’infection et au développement des cancers*. Une partie des cancers anogénitaux et oropharyngées sont aussi attribuables à l’HPV. Les types HPV16 et 18 sont responsables de 80% des cancers du col de l’utérus et de la plupart des cancers de l’anus, pénis, oropharyngées, larynx, vagin et vulve. Les 20% des cancers restants sont causés par 11 types différents. Enfin, 90% des verrues génitales sont causées par les types HPV6 et 11.
En Belgique, environ 20% des cancers liés au HPV sont diagnostiqués chez les hommes.
*L’évolution des infections (résolution ou persistance) dépend de divers facteurs. Les facteurs liés au virus, comme le génotype (HPV16 a le risque oncogénique le plus élevé) et la charge virale (quantité de virus au moment de l’infection). Les facteurs liés à l’hôte, comme les facteurs génétiques ou immunitaires. Les personnes immunodéprimées ou en traitement immunosuppresseur ont une prévalence d’infection supérieure et un risque plus élevé de progression vers des lésions précancéreuses et cancer. Enfin, des facteurs environnementaux ou externes, comme le tabac, l’utilisation de contraception hormonale à long terme, parité nombreuse et co-infection avec d’autres infections sexuellement transmissibles.